|
||||||||||||||||||||||||||||||||||||||||||||
GINEKOLOŠKI PREGLEDI |
||||||||||||||||||||||||||||||||||||||||||||
| Ginekolog: specijalista ginekologije i akušerstva Medicinska sestra:
|
 |
|||||||||||||||||||||||||||||||||||||||||||

|
U ordinaciji Ultramedika pored
ultrazvučnog pregleda možete uraditi kompletan ginekološki pregled.
Spektar ginekoloških pregleda i tretmana obuhvata:
|
|||||||||||||||||||||||||||||||||||||||||||
Stručni prilozi
|
Sve savete od Vašeg lekara dobijate u skladu sa svetskim standardima i trenutnim stremljenjima u ovoj oblasti usvojenih iz eminentnih inostranih časopisa: Current Obstetrics and Gynaecology, Perinatology. | |||||||||||||||||||||||||||||||||||||||||||
| PAP test |
||||||||||||||||||||||||||||||||||||||||||||
| U gotovo svim zemljama
svijeta zadnjih godina se bilježi konstantan pad učestalosti raka
vrata materice, što je prije svega zahvaliti poboljšanoj ranoj
dijagnostici predstadija i promjena koje prethode predstadijima raka
vrata materice. I dok je ranijih godina rak vrata materice činio i
do 70% svih genitalnih karcinoma, danas se računa s učestalosti od
nekih 35 - 50% svih genitalnih karcinoma žena s tendencijom daljnjeg
pada. U Evropi se incidencija kreće od 12 - 30/100.000 žena, a
posljednji podaci Zavoda za javno zdravstvo RH govore o incidenciji
raka vrata materice od 16/100.000 žena u Republici Hrvatskoj. Rak
vrata maternice ne spada u 5 vodećih malignoma u žena u našoj
zemlji. Ipak je još uvijek najčešće dijagnosticirani malignom u žena
od 20 - 29 godina, te drugi najčešće dijagnosticirani malignom u
skupini žena od 30 - 39 i od 40 - 49 godina. Predisponirajući rizični činioci u nastanku raka vrata materice su:
Osobita uloga u nastanku raka vrata maternice pripisuje se HPV
infekciji (high-risk tipovi: 16 i 18), pri čemu se istodobno
odigravaju 2 procesa. Integracijom viralne DNK u stanični genom,
osobito produkcijom E6 i E7 viralnih proteina stimulira se i održava
stanična dioba koja je neophodna za nastanak i rast karcinoma. Drugi
proces je inaktivacija tzv. supresorskih gena stanice koji normalno
učestvuju u procesu supresije viralnih gena i inhibiciji produkcije
viralnih proteina. U isključivanju djelovanja supresorskih gena
značajnu ulogu igraju pušenje kao i druge kronične infekcije vrata
materice (HSV kao i verovatno klamidijska infekcija).
Prema WHO razlikuju se:
Simptomi raka vrata materice ovise kako o stupnju raširenosti
tumora, tako i o stadiju bolesti. Predstadiji raka vrata materice
obično ne pokazuju nikakve, a rani stadiji tek neke simptome. Ove
promjene se obično otkrivaju slučajno prilikom redovitih godišnjih
konzultacija. Uznapredovali stadiji u oko 90% slučajeva pokazuju
jasne simptome. Kardinalni simptom kod raka vrata materice je
nepravilno krvarenje. Nepravilno krvarenje se javlja kao
međukrvarenje ili smeđkast iscjedak, ali i kao krvarenje u
postmenopauzi i prije svega kontaktno krvarenje (krvarenje kod
polnog odnosa ili prilikom defekacije). Drugi važni simptom je
pojava sukrvavog iscjetka, obično neugodnog mirisa. Pored ovih
simptoma mogu se javiti bolovi u donjem dijelu trbuha koji se mogu
širiti u različitim pravcima (obično u uznapredovalim stadijima s
zahvaćenošću susjednih organa).
Klinička dijagnostika obuhvaća osim navedenih i sljedeće metode:
cistoskopija, rektoskopija, kolonoskopija, intravenozni urogram,
ultrazvuk, CT, evtl. scintigram male zdjelice odnosno trbuha.
Tumorski biljezi značajni za skvamozni karcinom vrata materice su:
SCC i CEA. Metode kliničke dijagnostike služe za točnu preoperativnu
procjenu stadija bolesti, kao i određivanje adekvatnog tretmana
ovisno o stadiju bolesti.
Izlečenje od raka vrata materice, mereno s 5-godišnjim preživljavanjem iznosi:
Šta je to PAP – a test
Uzimanje uzorka Pap- a testa podrazumeva uzimanje uzorka ćelija
dobijenih sa spoljnje površine cerviksa kao i iz cervikalnog kanala,
pri čemu uzorci moraju biti jasno obeleženi i ispraćeni adekvatno
dokumentacijom. Cerviks je prekriven epitelnim slojem koji se
sastoji od 12-24 redova gusto zbijenih ćelija. Epitelni sloj se
oslanja na bazalnu membranu ispod koje se nalazi tkivo od kojeg je
izgrađen grlić materice. |
||||||||||||||||||||||||||||||||||||||||||||
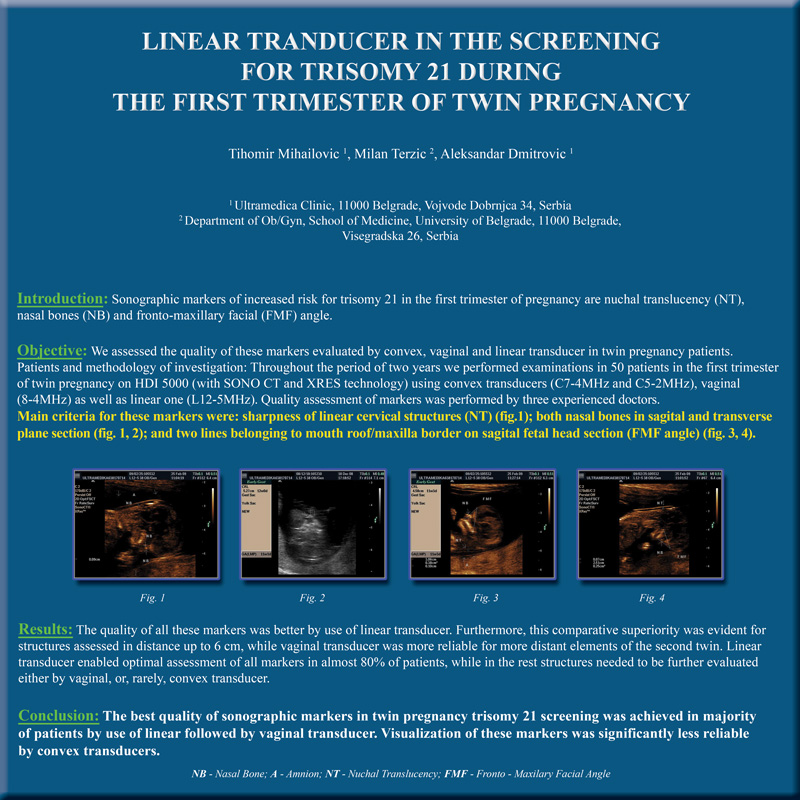
| Histerosalpingo-sonografija (HSSG)- Hy-Co - Sy, i kontrastna histero-sonografija Hy-Co | Histerosalpingo-sonografija (HSSG)- Hy-Co - Sy, i kontrastna histero-sonografija
Hy-Co su ultrazvučne kontrastne metode koje se koriste u
diferencijalnoj dijagnostici anatomskih stečenih i/ili kongenitalnih
anomalija uterusne šupljine (septus, polipi, miomi..) kao i u svrhu
procene prohodnosti jajovoda. Za razliku od HSG koji se kod nas u
bolnicama još uveliko koristi, u svetu su ove ultrazvučne metode
potpuno potisnule tu zastarelu rentgensku dijagnostiku a sve u cilju
i interesu pacijenata. Kao smislen redosled u indikovanju ovakvih vrsta pregleda neophodno je postaviti jasne razloge i ciljeve pre odluke o pregledu koje je Vaš lekar obavezan da Vam predoči i objasni. Pre pregleda neophodno je uraditi kompletan ginekološki pregled ( PAPa test, analizu vaginalnog sekreta, kolposkopiju ) kao i analizu krvi. Ovaj pregled se izvodi u prvo fazi ciklusa, 10-12 dana od početka menstrualnog krvarenja pri čemu je neophodno naglasiti pacijentu uzdržavanje od seksualnih aktivnosti do pregleda. Pregled se izvodi u ambulantnim uslovima. Procedura je potpuno bezbolna te se izvodi bez anestezije, a pacijentkinja je u mogućnosti da se odmah nakon završenog pregleda, vrati svojim dnevnim aktivnostima. HSSG izvode ginekolog i iskusni sonografer (spec. radiologije) koji pod kontrolom ultrazvuka prati distribuciju kontrasta Posle aplikacije Goldstein sonhisteroskopskog katetera kroz cervikalni kanal, kontrastno sredstvo se ubrizgava. U prvom aktu kontrast ispunjava šupljinu uterusa, te omogućuje procenu anatomije materične šupljine, dok se dodatnim ubrizgavanjem kontrasta mogu vizuelizovati jajovodi te ispitati njihova prohodnost. Procedura Hy-Co- Sy u stručnoj literaturi i praksi svetske medicine je poznata i priznata od 1985 godine. Od tada pa na ovamo rađeno je dosta multicentričnih ispitivanja pouzdanosti primene Hy-Co- Sy. Kao jedna od najsvežijih navešćemo Vam primer Odseka za ginekologiju i akušerstvo Univerzitetske bolnice Valensija u Španiji koji su upređivali rezultate 3D color dopller ultrazvučnog Hy-Co- Sy nalaza sa nalazima laparoskopki praćene hrompertubacije (pod kontrolom optičkih instrumenata uvedenih u trbušnu duplju pacijentkinje prati se prolaznost bojenog kontrasta koji je plasiran kroz cerviks (grlić ) pacijentkinje pri čemu je neophodno naglasiti da se laparoskopija radi nakon uvođenja pacijentkinje u opštu anesteziju). U toku istraživanja utvrđena je 96,6 % pouzdanost 3D procene kavuma i tuba u odnosu na laparoskopsi načinjenu procenu, a nakon toga Color Dopller procena kompetentnosti tuba pokazala je 95,4 % pouzdanosti u poređenju sa laparoskopskom procenom. Nakon ovakvih egzaktnih parametara te proverljivih naučnih istina kao zaključak se nameće da je transvaginalna 3D Color Dopller analiza kavuma i Fallopijevih tuba (jajovoda) Hy – Co– Sy suveren i moderan metod. Akcenat je potrebno staviti po navodima španskih kolega na poštedu pacijentkinja i bezpotrebnom zračenju te izlaganju jodnom kontrastu prilikom primene zastarele metode HSG – a. Uz sve ovo značajno je dodati da je procedura drastično kraća uz bitno smanjenje diskomfora u toku ispitivanja prohodnosti jajovoda savremenom Hy – Co– Sy metodom. |
|||||||||||||||||||||||||||||||||||||||||||
| Skraćen grlić
materice – koja je prediktivna vrednost ponovljenih ultrazvučnih merenja cervikalnog segmenta u drugom trimestru u daljem toku i ishodu trudnoće |
U drugom trimestru trudnoće, pored
dopunskog skrininga na anatomske anomalije ploda neophodno je uraditi i adekvatan pregled cervikalnog segmenta. U svetu se danas mnogo veći značaj pridaje ultrazvučnoj dijagnostici pri proceni cervikalnog segmenta nego kliničkom pregledu. Na onaj način endovaginalnom sondom kao i transperinealno dolazi se do preciznije procene dužine (mm) za razliku od manuelnog pregleda pri kome se naime procenjuje vaginalni deo grlića . Ovaj pregled podrazumeva pored procene dužine cervikalnog segmenta, i pregled kompetentnosti unutrašnjeg ušća grlića kao i položaj posteljice u odnosu na unutrašnje materično ušće. Na osnovu dobijenih parametara Vaš lekar će doneti odluku o izboru pravog tretmana za Vas. Ukoliko se na osnovu dobijenih parametara postavi dijagnoza cervikalne nekompetentnosti, kongenitalna ili stečena (posle konizacije i drugih intrvencija) postoji apsolutna indikacija za plasiranje serklaža bez kontrolnih ponovljenih merenja. Serklaž (podvezivanje grlića) direktno utiče na bezbedan dalji tok i krajnji ishod trudnoće, te ga je neophodno plasirati kod cervikale inkopetencije sa ili bez dilatacje unutrašnjeg ušća. Ukoliko se ustanovi relativno skraćenje cervikalnog sementa, UZ kontrolni pregledi na 2-3 nedelje kao i apsolutno mirovanje su terapija za Vas. Procena cervikalnog segmenta / vaginalnom sondom kao i transperinealno / bila je predmet diskusije kolega u svetu, rađeno je dosta studija te se kao zaključak nametnuo stav da je kod pacijentkinja sa relativno skraćenim cerviksom uzastopno merenje grlića kao i promena dužine između dva merenja jasan prediktor pretermiskog porođaja. Kao graničnu vrednost cervikalnog segmenta kolege navode 20 – 25 mm u 18 - 20 nedelji gestacije kada je indikovana dalja striktna provera na 2 nedelje. U zavisnosti od nalaza pri ponovljenom merenju procenat prevremenog porođaja je bitno različit. Ukoliko je došlo do skraćenja cervika porođaj pre 37 n.g događa se u 60 %, dok je pre 34 n.g u 28 % slučajeva. Ako se dužina cervikalnog segmenta ne menja porođaj pre 37 n.g se procenjuje na 26,2 %, dok je pre 34 n.g. u 11,6 % slučajeva. Potrebno je naglasiti da su studije rađene na velikom uzorku pacijenata kao bitan faktor u pouzdanosti izvedenih zaključaka. Ukoliko ovo ne spada u standardni paket pregleda Vašeg ginekologa, insistirajte na tome, jer u suprotnom može doći do (silent dilatation) neme dilatacije, potpuno bezbolnog otvaranja unutrašnjeg ušća, a ukoliko to stanje nije rano dijagnostikovano i blagovremeno tretirano do neželjenog kasnog pobačaja ili preranog porođaja. Rana dijagnostika i blagovremen tretman su osnovni postulati savremene medicine. Stoga, treba znati da ovaj pregled koji traje vrlo kratko i potpuno je bezbolan, može umnogome promeniti tok trudnoće. |
|||||||||||||||||||||||||||||||||||||||||||
 |
 |
|||||||||||||||||||||||||||||||||||||||||||
 |
 |
|||||||||||||||||||||||||||||||||||||||||||
 |
 |
|||||||||||||||||||||||||||||||||||||||||||
 |
 |
|||||||||||||||||||||||||||||||||||||||||||
 |
 |
|||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||